Patsiendile
Meie eesmärk on pakkuda kvaliteetset arstiabi ning vastata kõikidele teie küsimustele, et teie kogemus oleks võimalikult mugav ja informatiivne. Siit leiate vastused kõige sagedamini esitatavatele küsimustele – alates töökorraldusest kuni protseduuridega seotud teemadeni. Kui te ei leia siit vajalikku teavet, on meie meeskond alati valmis teid aitama.
Patsiendi meelespea
Elite Kliinikul on Tervisekassaga sõlmitud ravi rahastamise leping günekoloogia ja viljatusravi erialadel. Kui ravikindlustatud patsient soovib nimetatud erialadel kasutada lisahooldusteenuseid ehk mugavusteenuseid lisaks Tervisekassa tasutavatele teenustele, on patsiendil võimalik valida individuaalne eriarstiabi teenus, mille kehtiv hinnakiri on leitav siit (link hinnakirjale). Muudel erialadel ja ravikindlustamata patsientidele on meie teenused tasulised.
Elite Kliinik on avatud esmaspäevast neljapäevani kell 8.00–19.00, reedeti kell 8.00-17.00 ning laupäeviti kell 10.00–14.00. Registratuur on avatud kogu kliiniku tööaja vältel. Suveperioodil võivad lahtiolekuajad muutuda, selle kohta jagame infot kodulehel. Riigipühadele eelnevad tööpäevad on lühendatud, nagu on seadusega ette nähtud. Riigipühadel on kliinik suletud.
Jah, Elite Kliinikul on tasuta parkla.
Jah, saab, Elite Kliiniku lähimad bussipeatused on Arhitekti ja Ravila. Nendesse peatustesse sõidavad bussiliinid 2 ja 12. Mõlemad peatused asuvad kliinikust lühikese jalutuskäigu kaugusel.
Elite Kliinikul on Tervisekassaga ravi rahastamise leping mh viljatusravi erialal, mis tähendab, et ravikindlustatud patsiendil on võimalik viljatusravi vastuvõtule pöörduda ja viljatusravi läbida Tervisekassa kulul ning omaosalusena tasuda üksnes konkreetses olukorras rakenduv visiiditasu (20 eurot või 5 eurot). Tervisekassa kulul on viljatusravi protseduure võimalik läbida kuni naine saab 41-aastaseks. Ravikindlustamata patsiendi viljatusravi on tasuline.
Kui patsient soovib viljatusravis kasutada lisahooldus- ja mugavusteenuseid, mis ei kuulu Tervisekassa tasutavate teenuste loetellu, on võimalik valida individuaalne eriarstiabi teenus.
Kui olete varem Elite Kliinikus käinud ning soovite arstiga konsulteerida või analüüside tulemusi teada saada, palume saata meile e-kiri aadressile elite@elitekliinik.ee või helistada ja edastada oma nimi, telefoninumber ja arsti nimi registratuuri. Teie sõnum edastatakse arstile, kes võtab Teiega ise ühendust esimesel võimalusel.
Naistearsti vastuvõtule ei saa tulla menstruatsiooni ajal.
Viljatusraviarsti esmasele vastuvõtule soovitame tulla 3.-5. tsükli päeval.
Spiraali paigaldamise vastuvõtt toimub menstruatsiooni lõpus.
Tervisekassa kulul eriarstile pöördumiseks on üldjuhul nõutav saatekiri, v.a silmaarsti, günekoloogi ja psühhiaatri vastuvõttude puhul. Tähe erakliinikus osutatakse Tervisekassa-põhiseid teenuseid otorinolarüngoloogia erialal ning ambulatoorsele vastuvõtule pöördumiseks on nõutav saatekiri. Elite Kliinikus osutatakse Tervisekassa-põhiseid teenuseid günekoloogia ja viljatusravi erialadel ning nende erialade ambulatoorsetele vastuvõttudele pöördumiseks saatekirja nõuet ei ole. Tasulised teenused meie kliinikutes on samuti saatekirja nõudeta.
Ei, arst helistab kliiniku ametlikult mobiilinumbrilt. Sellelt numbrilt saab arstiga ühendust üksnes ajal, kui ta viibib kliinikus.
Kliinik ise töötab tavapärase graafiku alusel. Kollektiivpuhkus kehtib vaid operatsiooniosakonnale ning embrüoloogia- ja spermatoloogialaborile. Sel ajal kehavälise viljastamise protseduure ei teostata. Puhkuse periood kestab tavaliselt kolm nädalat juulikuus ja võib ulatuda augustikusse, lisaks detsembri viimane nädal. Täpsema info saamiseks palume pöörduda registratuuri (tel. 740 9930, e-post: elite@elitekliinik.ee).
Jah, teenindame patsiente sõltumata nende elukohariigist või ravikindlustuse olemasolust. Kõigile patsientidele osutatakse vajalikku arstiabi võrdsetel alustel.
Tasumine toimub pärast vastuvõttu arsti esitatud arve alusel registratuuris. Võimalik on tasuda nii sularahas kui ka kaardiga.
Kaebuste lahendamise kord
AS Kliinik Elite ja OÜ Tähe Erakliinik kaebuste lahendamise kord ja patsientide rahulolu-uuringud:
Kaebuse või arvamuse kliinikutes osutatava tervishoiuteenuse jm osas saab patsient esitada:
- kliiniku ooteruumides oleval vormil ja esitada sekretärile
- samal vormil või vaba tekstina posti teel aadressile Sangla 63, Tartu
- samal vormil või vaba tekstina e-kirja teel info@elitekliinik.ee
Kui soovite oma kaebuse/arvamuse avalduse osas tagasisidet/juhtumi lahendamist, siis palun märkige pöördumisse oma nimi ja kontaktandmed ning Teile vastatakse kirjalikult kahe nädala jooksul.
Asjaolude selgitamiseks ja lahendamiseks suunatakse esitatud kaebused/arvamused edasi:
- õdede tööga seonduvad küsimused- õendusjuht Gerli Raieste
- arstide ravitööga seotud küsimused- dr Andrei Sõritsa
- üldise töökorraldusega seotud küsimused- kvaliteedijuht Malle Tiidelepp
Kui kaebus esitatakse konkreetse töötaja kohta, võetakse asjaosaliselt kirjalik seletus, antakse tagasiside kaebuse esitajale ja võetakse kliinikute siseselt kasutusele abinõud samalaadsete probleemide ennetamiseks.
Tervishoiuteenuste kvaliteedi tagamise riiklik süsteem, sh mida teha, kui osutatud teenus ei vasta Teie ootustele, on üksikasjalikult kirjeldatud siin: Tervishoiuteenuste kvaliteet
Visiidi tühistamine ja visiidile mitteilmumine
Kliinikute ja arstide töö tõhusaks korraldamiseks peab patsient vastuvõtule/protseduurile mitteilmumisest teatama vähemalt 24 tundi enne visiiti:
- telefonil 740 9930 (tööpäevadel 8.00-19.00, laupäeval 10.00-14.00)
- e-posti teel aadressil elite@elitekliinik.ee või info@elitekliinik.ee
Kui patsient ei ilmu kokkulepitud ajal eriarsti vastuvõtule ja pole sellest eelnevalt teavitanud, tasub patsient järgmisel tervishoiuteenuse osutamise korral visiiditasu kahekordses suuruses (alus Ravikindlustuse seadus § 70 punkt 6).
Patsientide rahulolu-uuringud
Alates 2022. aastast viiakse Elite ja Tähe kliinikus igal aastal läbi suuremahuline patsientide rahulolu-uuring. Patsientide tagasiside tervishoiuteenustele ja teenuseosutajatele on oluline teave, mille põhjal saab hinnata tervishoiuasutuse toimivust ning parandada teenuste osutamise viisi, kvaliteeti ja sisu. Vastav kohustus tervishoiuteenuse osutajatele kajastub ka Sotsiaalministri määruses nr 128 “Tervishoiuteenuse kvaliteedi tagamise nõuded”, mille kohaselt peab teenuseosutaja vähemalt kord aastas tegema patsientide rahulolu kokkuvõtte, analüüsima ning arutama tulemusi ning rakendama vajalikke parendusi.
Patsiendikindlustus
Alates 2024. aasta novembrist kehtib Eestis tervishoiuteenuse osutaja kohustuslik vastutuskindlustus ehk patsiendikindlustus.
Patsiendi jaoks annab uus süsteem õiguse nõuda kindlustusandjalt hüvitist, kui raviprotsessis on pärast seaduse jõustumist toimunud eksimuse tõttu tekkinud reaalne välditav tervisekahju.
AS Kliinik Elitel ja OÜ Tähe Erakliinikul on alates 15.11.2024 sõlmitud tervishoiuteenuse osutaja kohustuslik vastutuskindlustus PZU Kindlustusega. Lisateave PZU – Tervishoiuteenuse Osutaja Kohustuslik Vastutuskindlustus https://pzu.ee/ariklient/tervishoiuteenuse-osutaja-kohustuslik-vastutuskindlustus/
Lisalugemist
Lisalugemist viljakuse ja viljatuse teemal
Regulaarselt seksuaalvahekorras oleval 20-30-aastasel naisel on igal kuul rasestumise tõenäosus umbes 25%. See tähendab, et igast kümnest rasestuda soovivast naisest rasestub ühe aasta jooksul ligikaudu üheksa.
Ent üks kümnest ei rasestu – ja need naised on kas viljatud või on nende viljastumisvõime madalam. Viljatust defineeritakse arsti poolt tavaliselt kui võimetust viljastuda üheaastase proovimisaja jooksul. Ent paljud nn viljatud naised võivad rasestuda kunstliku viljastamise meetodite abiga. Samuti esineb ka teistsuguseid raviviise ja uuringuid, mida paar võiks ennem kunstlikku viljastamist proovida. Ka selgub sageli, et naine, kes on ühe korra osalenud kunstliku viljastamise programmis, on võimeline edaspidi loomulikul teel rasedaks jääma, vaatamata eelnevatele mitmetele viljatutele proovitud aastatele.
Kliiniliste uuringutega on võimalik oletatav viljatuse põhjus enamasti kindlaks määrata – vaid umbes 20% juhtude korral jääb põhjus selgusetuks ja ka nende paaride naised on võimelised rasestuma. Naise osa last planeeriva paari viljatuses on umbes 40% juhtudest ja meeste osa teine 40%. Uuringud, mis on vajalikud spetsiifilise põhjuse kindlakstegemisel, sisaldavad endas naisel ovulatsiooni jälgimist, munajuhade kvaliteedi ja hormoonide tasemete kindlaksmääramist ja mehel spermatosoidide tootmist (hulk, liikumine ja morfoloogia, selleks on vajalik teostada sperma analüüs).
Meestepoolsed viljatuse põhjused:
- Väike spermatosoidide arv – normaaljuhul toodab mees vähemalt 20 miljonit spermatosoidi ühe milliliitri seemnevedeliku kohta (mis on umbes 1/6 kogu ejakulaadist). Kui tulemus on alla selle, loetakse alanenud viljakuseks.
- Halb spermatosoidide liikuvus – spermatosoidid pole võimelised läbima emakakaela, et kohtuda munajuhas munarakuga.
- Halb spermatosoidide kuju (morfoloogia) – spermatosoid pole võimeline munaraku väliskihti läbima või/ja munarakku viljastama.
- Spermatosoidide mittetootmine (testikulaarse puudulikkuse tõttu) või spermatosoidide täielik puudumine (seemnejuhade sulguse tagajärjel)
- Suguühte teostamise raskused – põhjuseks võib olla ejakulatoorne puudulikkus või impotentsus.
Naistepoolsed viljatuse põhjused:
- Hormonaalsed häired, mille tulemusena ei kasva munarakufolliikulid munasarjas või munarakk ei vabane emakast (ei ovuleeru).
- Kahjustunud või blokeeritud munajuhad, mis takistavad munaraku ja spermatosoidi kohtumist.
- Endometrioos, mille korral emaka kude levib ja kahjustab naabruses asuvat reproduktiivkude.
- Eriti sitke emakakaela lima, mis takistab selle läbimist spermatosoidide poolt.
Kunstlik viljastamine võib aidata enamuste (ehkki mitte kõigi) nende juhtude korral, esineb ka tõendeid, et korduvad ravitsüklid võivad taastada viljakuse normaaltaseme lähedale.
Viljatuse korral tuleb uurida paari, see tähendab, et uurida tuleb alati ka meest. Meeste viljatus võib olla seotud rea mittetähelepandavate sündroomidega, mis tulevikus võivad oluliselt mõjutada mehe elukvaliteeti. Uuringuid tuleb teostada kaasaegsetele tingimustele vastavas laboris, s.o kunstliku viljastamisega tegelevas või spetsiaalses androloogia laboratooriumis. Analüüsi tulemusi tuleb interpreteerida androloogil vastavalt labori tingimustele. Sperma analüüsile saatmise eeltingimuseks on mehel seemnepurskest hoidumine 2-7 ööpäeva jooksul enne uuringut. Spermaproov antakse masturbatsiooni teel analüüsi teostava labori juures selleks ettenähtud ruumides. Mees tunnistatakse viljastamisvõimeliseks kahe spermauuringu ja vajadusel lisatestide põhjal, millega kaasneb füüsiline läbivaatus ning vestlus mõlema partneri ja günekoloogiga. Vajadusel planeeritakse lisauuringud.
Meest uurib androloog.
Põletikuanalüüsidele tuleb mees saata eelnevalt vähemalt viis tundi urineerimata olnuna. Ravi lastetusega pöördunud paarile määrab viljatusraviarst vajadusel koostöös teiste eriarstidega. On oluline, et mikromanipulatsiooni (ICSI protseduuri) vajavate paaride mehi oleks konsulteerinud ka androloog ning et tehtaks kindlaks tõsise viljatuse põhjus ja täpne raviskeem (CF-tsüstilise fibroosi ja Y-kromosoomi mikrodeletsioonide oht).
Ultraheliuuring
Günekoloogiline ultraheliuuring on meditsiiniline uuring, mille käigus kasutatakse helilaineid vaagnas asuvate organite uurimiseks.
Ultraheliuuringut kasutatakse emakasiseste ning munasarjades ja munajuhades olevate defektide tuvastamiseks, samuti emaka sisekihi ehk endomeetriumi paksuse mõõtmiseks (see on oluline implanteerumise ajastamisel), munarakku sisaldavate folliikulite kasvu jälgimisel ja raseduse tuvastamisel.
Vaagnas asuvaid organeid saab uurida andurit alakõhu pinnal liigutades (trans-abdominaalne ultraheliuuring) või viies anduri õrnalt tuppe (trans-vaginaalne uuring). Trans-vaginaalne ultraheli leiab günekoloogias rohkem kasutamist, sest annab vaagnas asuvatest organitest selgema pildi, kuna helilainetel on läbida lühem distants. Läbi kõhunaha tehtava uuringu puhul peab kusepõis olema täis, tupekaudse uuringu puhul on vaja enne uuringut põis tühjendada.
Uuring kestab umbes viis kuni kümme minutit.
Uuringut võib teha igal ajal menstruaaltsükli jooksul. Kuna selle tehnika puhul ei kasutata radioaktiivsust, siis ei kahjusta see loodet ega ka uurimise all olevaid kudesid.
Ultraheli HyCoSy kasutamisega
HyCoSy-ga ultraheliuuring on protseduur, millega tuvastatakse munajuhade blokeerumisi, mis võivad olla põhjustatud kas infektsiooni, endometrioosi või sterilisatsiooni poolt. Selle meetodiga saab tuvastada ka emakas esineda võivaid kõrvalekaldeid.
Protseduur kestab umbes 20 minutit. Anesteesiat ei kasutata, ent võib esineda nõrk ebamugavustunne, mida saab leevendada valuvaigistite andmisega enne protseduuri ja protseduuri ajal. Enne uuringut tuleb kusepõis tühjendada.
Tupepeegel viiakse tuppe, et emakakael oleks nähtaval. Seejärel viiakse emakakaelast läbi peenike kateeter ning selle tipu lähedal pumbatakse täis kateetri otsa fikseeriv balloon. Tupepeegel eemaldatakse ja spetsiaalne värvaine süstitakse kateetri kaudu emakasse.
Ultrahelisond viiakse tuppe, mis näitab emaka värviga täitumist, liikumist mööda munajuhasid ja väljumist munajuhade otstest (nn emakasarvedest).
Selle protseduuri eeliseks on see, et seda saab läbi viia koos ultraheliuuringuga ja selles ei kasutata röntgenkiirgust.
Hüsteroskoopia
Hüsteroskoopia on meditsiiniline protseduur, mille käigus uuritakse hüsteroskoobi abil emakat. See annab võimaluse tuvastada emakasiseseid ja emakakaela probleeme ja kui selleks on eelnevalt antud nõusolek, saab ka vea koheselt kirurgiliselt kõrvaldada.
Hüsteroskoopia viiakse tavaliselt läbi üldnarkoosi ja vahel ka lokaalnarkoosi all ühepäevase protseduurina. Uurimine kestab umbes 20–40 minutit. Protseduuri käigus viiakse peenike fiiber-optiline nn teleskoop tupe ja emakakaela kaudu emakasse, mille järel on emakaõõs selgelt näha.
Kui hüsteroskoop eemaldatakse, siis võetakse koeproov emaka limaskestast uurimaks, kas see on vastavuses patsiendi poolt arvestatud menstruaaltsükli ajaga.
Seisundid, mida hüsteroskoopia ajal saab ravida, on polüübid, sept (emakat poolitada võiv koetükk; emakasisene vahesein) ja fibroidid (kude emakaseina sees; emaka lihaskesta kasvaja).
Protseduurijärgselt esineb patsientidel tavaliselt kerget ebamugavustunne koos perioodiliste krampidega, kuid see surutakse valuvaigistitega maha. Patsient saab tavaliselt samal päeval jätkata oma tavapäraste tegemistega. Kui aga viiakse läbi operatsioon, siis tuleb naisel tavaliselt mõneks päevaks koju jääda.
Laparoskoopia
Laparoskoopia on invasiivne kirurgiline protseduur, mida kasutatakse alakõhus asuvate reproduktiivorganite uurimiseks.
Kui laparoskoopia ajal avastatakse defekt, võib rakendada laparoskoopilist kirurgiat. Selle eelisteks on edasiste anesteetikumide vajaduse puudumine, väiksem operatsioonijärgne ebamugavustunne patsiendil ja kiirem taastumine lühema haiglaperioodiga.
Laparoskoopia viiakse tavaliselt läbi üldnarkoosis patsiendiga ja kestab umbes 20 minutit. Organite parema nähtavuse tarvis pumbatakse alakõhtu nende üksteisest eraldamiseks süsihappegaasi (CO2). Kõhtu tehakse väike sisselõige, mille kaudu viiakse sisse väike fiiberoptiline teleskoop – laparoskoop. Võidakse teha ka lisasisselõige, et saaks alakõhus asetsevate organitega teise sondi abil manipuleerida.
Kui reproduktiivorganid on üle vaadatud, siis võib tupe ja emakakaela kaudu süstida emakasse värvi – eesmärgiga tuvastada munajuhades asuv igasugune ummistus. Kui juhad ei ole blokeeritud, peaks värv liikuma mööda munajuhasid ja väljuma sealt alakõhtu.
Protseduurijärgselt tunneb patsient mõningast ebamugavust ja takerdunud kudede eraldamiseks kasutatud väikse gaasikoguse poolt põhjustatud kõhupuhitust. Kui rinnakorvi alla on jäänud teatav gaasikogus püsima, võib tunda valu õlas, ent see surutakse valuvaigistitega maha. Patsient on tavaliselt kahe kuni kolme päeva järel võimeline oma tavapäraseid tegevusi jätkama.
Adhesiolüüs
Adhesiolüüs on adhesioonideks ehk liideteks nimetatava sidekoe kirurgiline eemaldamine. Sidekude võib moodustuda siseorganite vahele põhjustades nende kokkukleepumist ja vähendades organite liikuvust.
Liited on sageli infektsiooni või eelneva operatsiooni tagajärg, kuid võivad olla põhjustatud ka endometrioosi poolt.
Operatsioon tehakse üldnarkoosis. Ideaaljuhul tehakse seda laparoskoopiliselt, ent raskematel juhtudel tuleb teha konventsionaalne alakõhulõige. Liited lõhutakse spetsiaalse kujuga instrumentide abil.
Laparoskoopilise protseduuri järgselt esineb patsientidel tavaliselt kerget ebamugavustunne, kuid seda saab kontrollida valuvaigistite kasutamisega. Patsient saab tavaliselt samal või järgmisel päeval koju ja on võimeline jätkama oma tavapäraste tegemistega umbes nädala pärast.
Kui aga samas viiakse läbi operatsioon, siis tuleb patsiendil ilmselt mõneks päevaks koju jääda.
Konventsionaalse operatsiooni järgselt tuleb jääda haiglasse kuni viieks päevaks ja patsient pole võimeline kuni kuus nädalat oma tavapäraseid tegemisi jätkama.
Osadel patsientidel ei tarvitse adhesioonid kunagi taastekkida, kuid teistel võivad ja seda erineval määral. Seetõttu soovitatakse patsientidel proovida rasestuda ühe aasta jooksul.
Salpingostoomia
Salpingostoomia on meditsiiniline protseduur, mida kasutatakse munajuha otsa ehk emakasarve ummistuse ehk blokeeringu töötlemiseks. Blokeering on tavaliselt eelneva infektsiooni tagajärg.
Operatsiooni käigus eemaldatakse igasugune emakasarve kattev sidekude.
Seejärel munajuha avatakse ja pööratakse ots tagasi iseenese peale nii, et munajuha jääbki avatuks.
Operatsioon tehakse üldnarkoosi all ja see kestab umbes 40-60 minutit.
Operatsioon tehakse kas laparoskoopiliselt või konventsionaalselt alakõhulõike kaudu.
Pärast protseduuri esineb patsientidel tavaliselt kerge ebamugavustunne, kuid valu kontrollitakse ja leevendatakse valuvaigistitega. Protseduuri järgselt kasutatakse antibiootikume, vältimaks infektsioonivõimalusi, mis võiksid põhjustada munajuhadele edasisi kahjustusi. Patsient lastakse laparoskoopilise operatsiooni järgselt samal päeval koju ja on võimeline jätkama oma tavapäraste tegemistega umbes nädala pärast.
Konventsionaalse operatsiooni järel on haiglassejäämise vajadus 5-7 päeva ja patsient pole kuni kuus nädalat võimeline oma tavapäraseid tegevusi jätkama.
Munajuhade avamine võib olla 80% juhtudel edukas, ent vaid umbes 20% nendest naistest on võimelised rasestuma.
Steriliseerimise tagasipööramine
Steriliseerimise tagasipööramine on kirurgiline operatsioon, kasutatav meetod sõltub sellest, kuidas steriliseerimise operatsioon teostati ning kui suur on munajuhade kahjustus.
Esimene samm on määrata, kui pikk osa munajuhast on funktsionaalne ja tuvastada blokeeringu asukoht. Seda võib teha ultraheliuuringu (HyCoSy-ga ultraheli) või röntgenuuringuga (hüsterosalpingograafia).
Operatsioon teostatakse üldnarkoosis laparoskoopiliselt või konventsionaalse avause kaudu.
Protseduurijärgselt esineb patsientidel tavaliselt kerge ebamugavustunne, kuid valu saab kontrollida ja leevendada valuvaigistitega.
Patsient saab pärast laparoskoopilist operatsiooni samal päeval koju ja on võimeline jätkama oma tavapäraste tegemistega umbes nädala pärast.
Konventsionaalse operatsiooni järel on haiglassejäämise vajadus 4-6 päeva ja patsient ei ole u 4-6 nädalat võimeline oma tavapäraseid tegemisi jätkama.
Paaridel soovitatakse proovida rasestuda 6-12 kuu jooksul pärast steriliseerimise kõrvaldamist, kuna operatsioon võib viia sidekoe tekkeni, mis blokeerib munajuha.
Polütsüstilise ovaariumi sündroom
Polütsüstilise ovaariumi sündroom ehk PCOS võib esineda kuni 30% viljatusprobleemidega naistest. Sel juhul sisaldavad munasarjad palju tsüste ja patsientidel võivad esineda viljatusprobleemid, ebaregulaarsed menstruaaltsüklid, liigne karvakasv kehal, akne ja tüsenemine. PCOS põhjused pole teada.
PCOSi saab ravida ravimitega või kirurgiliselt. Ravimite kasutamise eesmärk on taastada hormoonide loomulik tasakaal kehas. Ravimid (nagu
klomifeentsitraat) toimivad östrogeeni produktsiooni vähendades, mis omakorda viib FSH (folliikuleid stimuleeriva hormooni) hulga suurenemisele. FSH stimuleerib seejärel folliikulite kasvu munasarjas ja munaraku vabanemist. Kirurgiline PCOS ravi kaasab operatsiooni, mida nimetatakse ovariaalseks diatermokoagulatsiooniks. Operatsioon viiakse läbi laparoskoopiliselt. Tsüstid hävitatakse pärast väikese fiiberoptilise teleskoobiga ehk laparoskoobiga munasarjade uurimist diatermi või laseriga, mis mõlemad tekitavad intensiivse lokaalse kuumuse. Protseduur viiakse läbi üldnarkoosis ja kestab umbes 30 minutit.
Protseduurijärgselt esineb patsientidel tavaliselt teatav ebamugavustunne, kuid seda saab kontrollida ja leevendada valuvaigistitega. Patsient on võimeline jätkama oma tavapäraste tegemistega umbes kahe kuni kolme päeva pärast.
Varikotseele ligeerimine
Varikotseele ligeerimine on kirurgiline protseduur, mida tehakse varikotseele (veenilaiendite) raviks munandikoti piirkonnas.
Kui mehel seemnejuha ümbritsevad veenid munandikotis laienevad, siis moodustavad need varikotseele ehk veenilaiendid, mis on sarnased jalgadel leitavate varikoossete veenidega. Varikotseele on sagedasem vasakus munandis. Varikotseele võib alandada vere äravoolu munandikotist, mis põhjustab munandites temperatuuri tõusu. See omakorda võib viia toodetavate spermatosoidide arvu, liikuvuse ja kvaliteedi languseni.
Varikotseele ligeerimine on operatsioon selliste veenide eemaldamiseks. Protseduur tehakse üldnarkoosis ja kestab umbes 30 minutit. Võidakse teostada ühepäevaselt laparoskoopia abil või konventsionaalse operatsioonina. Operatsiooni käigus tuvastatakse laienenud veenid, mis seejärel kas lõigatakse katki või süstitakse neisse vedelikku, mis sunnib neid kokku tõmbuma.
Operatsioonijärgselt võib esineda kerget ebamugavustunnet, mida saab leevendada valuvaigistitega.
Varikotseele ligeerimine parandab 40-60% patsientidest toodetavate spermatosoidide arvu, liikuvust ja kvaliteeti.
Vasektoomia kõrvaldamine
Vasektoomia kõrvaldamine on kirurgiline protseduur, mille eesmärk on taastada seemnejuha läbitavus pärast vasektoomiat, et mees saaks taas viljakaks. See hõlmab kahe seemnejuha taasühendamist. Operatsiooni käigus tehakse munandikotti lõige ja otsitakse üles mõlemal pool kaks seemnejuha otsa. Seejärel need otsad taasühendatakse, milleks võidakse kasutada mikrokirurgilisi tehnikaid. Operatsioon viiakse läbi üldnarkoosis ja võib kesta üle ühe tunni.
Operatsioonijärgselt võib esineda kerget ebamugavustunnet, mida leevendatakse valuvaigistitega. Patsient saab samal päeval koju, järgnevatel päevadel soovitatakse vältida liigset koormust.
Spermauuring tehakse tavaliselt kolm kuud pärast operatsiooni, et hinnata operatsiooni õnnestumist. Vasektoomia kõrvaldamise edukus sõltub ka ajast, millal vasektoomia on tehtud. Ligikaudu 70-80% patsientide jaoks on operatsioon edukas taastades spermatosoidide ilmumise seemnevedelikku, kuid mitte kõikidel nende patsientide naistest ei õnnestu loomulikul teel rasestumine. Mida rohkem aega on möödunud vasektoomiast, seda suurem on võimalus, et sperma kvaliteet on jäädavalt rikutud.
Vasovasostoomia
Vasovasostoomia on kirurgiline protseduur, mille eesmärk on taastada seemnejuha läbitavus pärast vasektoomiat.
Munandites toodetud sperma võib olla võimetu tungima ejakuleerimiseks kusejuhasse. Selle põhjuseks võib olla seemnejuhas või epididüümise ja seemnejuha ühenduses olev kahjustus. Seemnejuhasisesed obstruktsioonid saab eemaldada mikrokirurgilist tehnikat ehk vasovasostoomiat kasutades.
Operatsioon viiakse läbi üldnarkoosis ja võib kesta kuni üks tund. Sisselõige tehakse kas munandikotis või alakõhu allosas.
Operatsioonijärgselt võib esineda ebamugavustunnet, mida leevendatakse valuvaigistitega. Patsient saab samal päeval koju. Tavapäraste tegemistega saab patsient jätkata u nädala või kahe pärast.
Spermauuring tehakse tavaliselt kolm kuud pärast operatsiooni, et hinnata operatsiooni õnnestumist.
Kui esinevad külmutamisvõimalused, siis kogutakse protseduuri jooksul külmutamiseks spermat. Kui operatsioonijärgselt leitakse, et sperma ei ole piisavalt hea kvaliteediga loomulikul teel raseduse tekitamiseks, võib külmutatud spermat kasutada munarakkude viljastamiseks kunstliku viljastamise meetoditega.
Kunstlik ehk kehaväline viljastamine pole tavaliselt esmane lähenemine viljatuse ravile.
Kui arst ja patsient on jõudnud uuringute järgselt seisukohale, et vajalik on kunstlik viljastamine, siis võimalikeks protseduurideks on:
- ravimitega ovulatsiooni esilekutsumine
- in vitro viljastamine ehk IVF
- emakasisene insemineerimine doonori spermaga ehk IUD
- emakasisene insemineerimine abikaasa spermaga ehk IUH
- munarakudoonorlus ja IVF
- spermatosoidi süstimine munaraku tsütoplasma sisse ehk ICSI
- abistatud embrüo koorumine
- spermatosoidide aspireerimine munandikoest ehk TESA
- spermatosoidide aspireerimine munandimanusest ehk MESA
Ravimitega ovulatsiooni esilekutsumine
Ovulatsiooni esilekutsumine ehk indutseerimine on teisisõnu munasarjade ravimitega stimuleerimine eesmärgiga toota väike arv munarakke (tavaliselt kaks ja mitte üle kolme), millele järgneks loomuliku vahekorra abil viljastamise võimalus.
Selline meetod sobib kõige paremini hormonaalsete häiretega naistele ja ka polütsüstilise ovariaalsündroomiga (PCOS) naistele.
Edu oluliseks eelduseks on vahekorra õige ajastamine ravi tulemusena saadava ovulatsiooniga, seetõttu on ravile reageerimise jälgimine selle programmi paratamatu osa, et tõsta eduka rasestumise võimalust ja minimeerida riske.
Keskmine rasestumisvõimalus ühekordse ravitsükli järel on 15-25%.
In vitro viljastamine (IVF)
IVF ehk kehaväline viljastamine on viljatusravimeetod, mille käigus viljastatakse munarakud laboritingimustes ja saadud embrüod siiratakse seejärel emakasse. Tänu kehavälisele viljastamisele on maailmas sündinud üle 10 miljoni lapse.
IVF-meetodi üldskeem:
- ravikuur stimuleerimaks mitmeid munarakke küpsema
- transvaginaalse ultraheli (2-3 korda tsükli jooksul) ja veres hormoonide tasemete määramisega folliikulite kasvu jälgimine, ravimidooside individualiseerimine ja tõsiste kõrvalmõjude vältimine
- munarakkude aspireerimine ehk folliikulite punktsioon
- meespartnerilt spermaproov munarakkude aspireerimise päeval või varasema külutatud sperma kasutamine
- viljastamine – munarakud ja seemnevedelikust puhastatud liikuvad spermatosoidid viiakse üheks ööks kokku
- viljastumise kontrollimine järgmisel päeval mikroskoobi all
- kvaliteetse embrüo (või maksimaalselt kahe embrüo) siirdamine naise emakasse transvaginaalselt ultraheliga jälgides
- ülejäänud kvaliteetsete embrüote külmutamine
- raseduse tekkimise kontrollimine ja jälgimine
Emakasisene insemineerimine doonori spermaga ehk IUD
IUI ehk intrauteriinne inseminatsioon on ravimeetod, mille käigus viiakse töödeldud spermatosoidid spetsiaalse kateetri abil ovulatsiooni ajal naise emakasse.
Munasarjade stimulatsioonile järgneva IUI tulemuslikkus ühe tsükli jooksul on 10-15%, ent pärast korduvaid katseid võib see näitaja tõusta ühe aastaga 50%ni. Seejuures on oluline kasutatavate spermatosoidide normaalne arv, liikuvus ja morfoloogia ning naisel tervete munajuhade olemasolu.
Doonorilt saadud külmutatud spermatosoidide kasutamist emakasiseseks viljastamiseks nimetatakse AID.
Kõiki meie spermadoonoreid on uuritud geneetiliste ja viirushaiguste suhtes ja teostatud korduvad spermaanalüüsid.
IUI üldskeem:
- ravikuur stimuleerimaks kahte-kolme munarakku küpsema
- transvaginaalse ultraheli (2-3 korda tsükli jooksul) ja teatud juhtudel ka veres hormoonide tasemete määramisega folliikulite kasvu jälgimine, ravimidooside individualiseerimine ja tõsiste kõrvalmõjude vältimine
- keha basaaltemperatuuri ja ovulatsioonitesti hindamine
- meespartnerilt ovulatsioonipäeval võetud spermaproovi töötlemine
- spermatosoidide viimine naise emakasse samal päeval
- raseduse tekkimise kontrollimine ja jälgimine
Emakasisene insemineerimine abikaasa spermaga ehk IUH
IUI ehk intrauteriinne inseminatsioon on ravimeetod, mille käigus viiakse töödeldud spermatosoidid spetsiaalse kateetri abil ovulatsiooni ajal naise emakasse.
Munasarjade stimulatsioonile järgneva IUI tulemuslikkus ühe tsükli jooksul on 10-15%, ent pärast korduvaid katseid võib see näitaja tõusta ühe aastaga 50%ni. Seejuures on oluline kasutatavate spermatosoidide normaalne arv, liikuvus ja morfoloogia ning naisel tervete munajuhade olemasolu.
Abikaasa spermatosoidide kasutamist emakasiseseks viljastamiseks nimetatakse IUH või AIH.
Kui meespartneril on rasked spermatosoidide häired, on võimalik kasutada anonüümselt doonorilt saadud külmutatud spermatosoide (emakasisene viljastamine doonori spermatosoididega ehk IUD või AID).
IUI üldskeem:
- ravikuur stimuleerimaks kahte-kolme munarakku küpsema
- transvaginaalse ultraheli (2-3 korda tsükli jooksul) ja teatud juhtudel ka veres hormoonide tasemete määramisega folliikulite kasvu jälgimine, ravimidooside individualiseerimine ja tõsiste kõrvalmõjude vältimine
- keha basaaltemperatuuri ja ovulatsioonitesti hindamine
- meespartnerilt ovulatsioonipäeval võetud spermaproovi töötlemine
- spermatosoidide viimine naise emakasse samal päeval
- raseduse tekkimise kontrollimine ja jälgimine
Viljastamine ICSI abil
ICSI tähendab spermatosoidi süstimist munaraku tsütoplasmasse. See meetod pakub hea võimaluse raskemate meestepoolselt esinevate viljatusjuhtude ravimiseks. Varasemalt ei olnud paaridel, kellel olid viljatuse põhjuseks spermatosoidide rasked defektid, teisi võimalusi laste saamiseks kui lapsendamine või doonorspermaga viljastamine. ICSI annab paljudele nendest peredest uue võimaluse.
ICSI protseduur teostatakse mikromanipulaatoreid kasutades võimsa mikroskoobi vaateväljas, mis võimaldab embrüoloogil munarakku hoidjapipetiga kindlas asendis hoides teise nn süstepipetiga süstida spermatosoid munaraku kestadest läbi tsütoplasmasse. Tänu ICSI protseduurile on võimalik munaraku viljastamine isegi vaid ühe spermatosoidiga. Sageli esines meespartneri ejakulaadis vaid mõni üksik eluvõimeline spermatosoid. ICSI abil saadud embrüote siirdamisel naispartneri emakasse saavutati samasugune rasestumise tase ja elusalt sündinud laste arv kui tavalise IVF korral.
ICSI meetodit rakendatakse ka paaride puhul, kus mehel ei teki üldse spermat või kelle spermas ei sisaldu ühtegi spermatosoidi. Peamiselt on selle põhjuseks seemnejuhasid blokeerivad või munandite haigused.
Meetodid, mida rakendatakse sellistel puhkudel ICSI tarbeks spermatosoidide saamisel on MESA (microepididymal sperm aspiration) ja TESA (testicular sperm aspiration), mis kujutavad endast kas siis munandimanusest või munandi koest väikese koguse spermatosoidide kogumist.
ICSI meetodi üldskeem:
- ravikuur stimuleerimaks mitmeid munarakke küpsema
- transvaginaalse ultraheli (2-3 korda tsükli jooksul) ja veres hormoonide tasemete määramisega folliikulite kasvu jälgimine, ravimidooside individualiseerimine ja tõsiste kõrvalmõjude
- vältiminemunarakkude aspireerimine ja munarakkude kogumine
- meespartnerilt spermaproovi võtmine loomuliku masturbatsiooni või TESA abil
- viljastamine – seemnevedelikust puhastatud liikuvad spermatosoidid viiakse ükshaaval väliskihtidest puhastatud munarakkudesse (üks spermatosoid ühte munarakku)
- viljastumise kontrollimine järgmisel päeval mikroskoobi abil
- kvaliteetse(te) embrüo(te) (maksimaalselt kahe) siirdamine naise emakasse
- ülejäänud kvaliteetsete embrüote külmutatamine
- raseduse tekkimise kontrollimine ja jälgimine
Embrüote siirdamine emakasse
Embrüo siirdamise käigus viiakse punktsioonil saadud ja laboris follikulaarvedelikust puhastatud munarakkude viljastamisel meespartneri spermatosoididega arenema hakanud eluvõimelised embrüod naise emakasse.
Kuna protseduur võib vaid veidi ebamugav tunduda, siis anesteesiat ei kasutata. Tupepeeglit kasutades hoitakse naise tupeseinad eraldi ning emakakael puhastatakse. Laboris hoolikalt selekteeritud üks või kaks kõige kvaliteetsemat embrüot n-ö imetakse süstla abil peenesse embrüo siirdamise kateetrisse, mis toimetatakse õrnalt läbi tupe ja emakakaela ning embrüod surutakse koos väikese söötmekogusega emakasse. Protseduuri jälgitakse tavaliselt ultraheliga, et veenduda kateetri otsa õiges asukohas. Pärast kateetri eemaldamist veendutakse embrüoloogialaboris koheselt mikroskoobi all, et embrüod ei ole takerdunud.
Järgneva kahe nädala vältel antakse naisele hormonaalset ravi, aitamaks võimalikku tekkivat rasedust hoida. See sisaldab kas nn hCG-süsti või igapäevast vaginaalsete progesteroonitablettide paigaldamist.
Kõik ülejäänud eluvõimelised embrüod võib külmutada ja vajadusel hoiustada kuni seitsmeks aastaks, mille vältel saab neid vajadusel kasutada uueks embrüosiirdamiseks.
Pärast embrüo(te) siirdamist saab patsient elada tavapärast elu, kuid protseduurijärgselt ei soovitata olla seksuaalvahekorras, tõsta üle 10-kilogrammiseid raskusi, käia kuumas vannis ega leiliruumis.
Spermatosoidide aspireerimine munandikoest (TESA) ja munandimanusest (MESA)
Spermatosoidide aspiratsioon ehk TESA on tehnika, mille käigus kogutakse küpsemata spermatosoidid otse munanditest ja MESA on tehnika, mille käigus kogutakse spermatosoidid epididüümisest ehk munandimanusest.
Protseduuri käigus saadavaid spermatosoide kasutatakse munaraku viljastamiseks kunstliku viljastamise protseduuri intratsütoplasmaatilist spermatosoidi süstimist (ICSI) kasutades. Selle käigus süstitakse üks spermatosoid otse munaraku tsütoplasmasse. Seda võidakse teha kasutades lokaalnarkoosi või seemnejuha obstruktsiooni eemaldamise operatsiooni käigus.
Spermatosoidid võetakse seemnejuhast, epididüümisest või munandist välja nõela kaudu. Pärast iga proovi võtmist uuritakse n-ö materjali mikroskoobi all, et kindlaks teha spermatosoidide esinemine. Seejärel võib proove hoida samal päeval kasutamiseks või külmutada hilisemaks kasutamiseks. Kui spermatosoide ei leita, siis võib võtta koeproovi munandist ja ebaküpsed spermatosoidid saab siis eraldada koest.
Protseduurijärgselt võib esineda kerge ebamugavustunne, mida saab kontrollida valuvaigistitega.
Spermatosoidide aspiratsiooni ja ICSI järgne rasestumise edukus on ligikaudu 25-30%.
Kunstliku viljastamise erinevad protseduurid on üldiselt ohutud, kuid neil võib esineda teatud riske ja kõrvalmõjusid.
Kuna kunstliku viljastamise korral on lapse saamise tõenäosus umbes 15-20% ravikuuri kohta, siis on olulisim kunstliku viljastamisega seotud oht võimalikust ebaõnnestumisest tulenev psühholoogiline stress ja pettumus.
Kõige sagedasemaks kõrvaltoimeks on mitmikrasedused. Mitmikrasedus võib suurendada raseduse tüsistusi, sellega kaasneb suurem raseduse katkemise oht, enneaegne sünnitus ja vastsündinute madalam sünnikaal.
Kirjanduses enim kajastamist leidnud kunstliku viljastamisega seotud risk on tuntud munasarjade hüperstimulatsiooni sündroomina (OHSS), mis võib väga harva tekkida ravimite manustamise tagajärjel munarakkude kogumisele eelnevate staadiumite vältel. Ravimite liiga kõrge annus võib sellisel juhul põhjustada munasarjade liigset stimuleerimist, mis võib patsiendil avalduda alakõhu valuna. Nii selle kui ka mitmikraseduse ohu vältimiseks peab arst ravimite tarvitamist ning nende mõju munasarjadele pidevalt jälgima.
Raseduse katkemise risk on samuti mõnevõrra suurem.
Mehel:
- Spermaanalüüs (kehtib 6 kuud)
- Mehe viljakuse test – spermaanalüüs – Elite Kliinik
- T.Pallidum Ab, HIV, HbsAg, HbcAb ja anti-HCV (kehtib 3 kuud)
- Neisseria gonorrhoea, Chlamydia trachomatis, Trichomonas vaginalis (PCR test, kehtib 3 kuud)
Naisel:
- T.Pallidum Ab, HIV, HbsAg, HbcAb ja anti-HCV (kehtib 3 kuud)
- Neisseria gonorrhoea, Chlamydia trachomatis, Trichomonas vaginalis (PCR test, kehtib 3 kuud)
- Veregrupp ja reesusfaktor
- Kliiniline veri (kehtib 3 kuud)
- PAP-test (emakakaela tsütoloogiline analüüs) (kehtib 24 kuud)
- 3.-5. tsüklipäeval: FSH, LH (kehtib 6 kuud)
- igal tsüklipäeval, hommikul söömata, joomata: testosteroon, PROL, TSH (kehtib 6 kuud)
- APCR analüüs (saab teha igal ajal)
AS-l Kliinik Elite ja OÜ-l Tähe Erakliinik on Tervisekassaga sõlmitud kehtivad ravi rahastamise lepingud viljatusravi, günekoloogia ja otorinolarüngoloogia erialadel. Teiste erialade vastuvõtud on tasulised.
Dr.A.Sõritsa töörühm tegi esimese kehavälise viljastamise protseduuri 1993. aastal Tartu Ülikooli Naistekliinikus. Esimene laps sündis 1995. aasta augustis. Käesolevaks ajaks on meie töörühma tegevuse tulemusena sündinud üle 1500 lapse.
Meie töörühma tegevuse tulemusena:
- esimene IVF tagajärjel sündinud laps Eestis sündis augustis 1995 ;
- esimene laps doneeritud munarakku kasutades sündis juulis 1996 ;
- esimene laps doneeritud embrüod kasutades sündis septembris 1996;
- esimene laps külmutatud doonorisperma kasutamisega IVF järel sündis märtsis 1997;
- esimene laps meie IVF laboratooriumis külmutatud-sulatatud embrüost sündis juunis 1997;
- esimene laps meie IVF laboratooriumis tehtud ICSI järgne laps sündis 1998
- esimene “abistatud embrüo koorumise” rakendamise järel arenenud laps sündis 2001;
- esimene laps peale meie juures teostatud TESA (spermatosoidide aspireerimine testisest) protseduuri ja ICSI-t sündis 2002.aastal.
Elite kliiniku meeskond peab oluliseks nii maailmas tehtava teadustöö tulemustega kursis olemist ja nende töösse rakendamist kui ise teadustöösse panustamist. Viljatusraviarst Deniss Sõritsa on doktoriõpingute raames uurinud endometrioosiga patsiente ja olnud mitmete rahvusvaheliste publikatsioonide autoriks ja kaasautoriks.
Lisalugemist raseduse teemal
Rasedusekalender
Raseduskalendri koostamisel on kasutatud väljaannet “Rasedus. Lapse sünd. Vastsündinu.”
Loode:
Umbes millimeetrisuurune munarakk on kinnitunud emaka limaskesta külge.
Hakkab moodustuma platsenta.
Hakkavad arenema soolestiku, kopsude ja närvisüsteemi alged. Osa rakke hakkavad moodustama nahka, lihaseid ja veresooni.
Naine:
Naine võib tunda end tavapärasest enam väsinuna ja kannatada peavalude all.
Mees:
Ühiselt elustiili tervislikumaks muutmine (toitumisele, liikumisele tähelepanu pööramine, suitsetamisest loobumine). Mees saab pakkuda emotsionaalset tuge ja praktilist abi igapäevastes toimingutes.
Uuringud:
Kõige varasem raseduse tuvastamise viis on vereanalüüs, millega määratakse platsenta eritatava kooriongonadotropiini (hCG) taset veres.
Vereanalüüs on mõnevõrra täpsem kui uriinitest. Sellega on võimalik rasedust kindlaks määrata umbes 10 päeva pärast viljastumist/embrüo siirdamist. Elite kliiniku üldlaboris saab vereanalüüsi teha ilma saatekirjata.
Loode:
Ultraheliuuringul on loode nähtav. Hakkab moodustuma loote selgroog ning ajul on moodustunud kaks sagarat. Lootel hakkavad arenema käed, jalad ja nägu. 8. nädalal on lootel moodustunud kõik peamised siseorganid. Süda lööb korrapäraselt. Loode on umbes 4 sentimeetrit pikk. Kuni 14.
nädalani mõõdetakse lapse pikkust peast seljani (CLR).
Naised:
Mõnel naisel võivad rinnad muutuda tundlikumaks kui tavaliselt ning tekkida vajadus sagedamini urineerida. Võib tekkida iiveldus. Naine võib tunda väsimust. Rinnanibude rasunäärmed võivad olla muutunud nähtavaks ja kombates tuntavaks. Tupevoolus võib suureneda, sellel rasedusperioodil on see normaalne. Kui naine vajab nõustamist ja ehk ka toitumisharjumuste muutmist, siis Elite kliinikus saab pöörduda toitumisnõustaja poole enda vajadustele vastavate soovituste saamiseks.
Mehed:
Mees saab pakkuda emotsionaalset tuge ja praktilist abi igapäevastes toimingutes. Oluline on ka julgustav ja positiivne suhtumine, sest rasedusega kaasneb naise jaoks sageli ärevus ja mure nii lapse kui enda tervise pärast. Soovi korral ja võimalusel võib käia koos arsti või ämmaemanda vastuvõtul. Kuna iga naine on eriline ja iga inimese vajadused on erinevad, on avatud suhtlus sel perioodil eriti tähtis.
Uuringud:
Rasedust saab tuvastada koduse rasedustestiga. Emakaõõnes saab rasedust diagnoosida 6. rasedusnädala alguses (5+). 6.-7. rasedusnädalal saab ultraheliuuringu abil tuvastada loote südametöö ja välistada emakaväline ja peetunud raseduse. Varajane ultraheli (6.-7. nädalal) on oluline ka embrüo väärarengute diagnostikas. Esimesel visiidil teostatakse järgmised analüüsid – vereanalüüs, analüüsid suguteedest, uriiniproov.
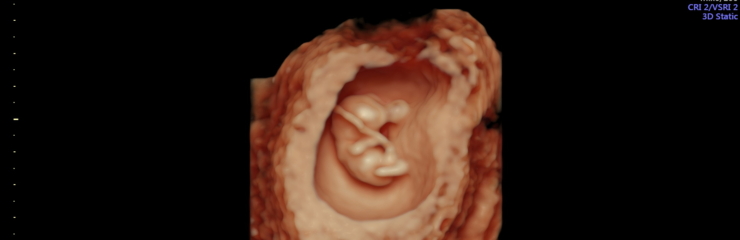
Loode:
Loote sõrmed ja varbad on sel ajal eristatavad. Pea moodustab peaaegu poole loote suurusest. Võrreldes 7. nädalaga on 10. nädalal loote kaal kahekordistunud. Kujunema hakkavad sõrme- ja varbaküüned. 11. nädalaks on moodustunud loote munandid või munasarjad. Loode suudab avada suud ning keel on välja arenenud. Välised suguelundid on nähtavad, kuid ultraheliuuringu käigus on neid veel keeruline eristada. Sel perioodil saab soo tuvastada Panorama ja Nifty testiga. 12. nädalal on lootel silmalaud. Loode liigub emakas ringi, kuid naine seda ei tunne. 12. nädalal kaalub loode umbes 25 grammi ja tema jala pikkus on 1 sentimeeter. Loode võib neelata väikestes kogustes lootevedelikku. 13.
nädalaks on lootel olemas kõik luud.
Naised:
Mõnikord ei soovi naised olla raseduse ajal seksuaalvahekorras. Kui arst või ämmaemand ei ole andnud juhiseid seksuaalvahekorrast loobuda, siis on see lubatud ja loodet ei kahjusta. Sel perioodil võivad igemed veritseda, võib esineda ninaverejooksu. Emakas on laienenud ja selle suurust võib võrrelda apelsiniga. Rinnad tunduvad raskematena kui varem. Kui naisel esines iiveldust, siis 11. nädalal hakkab see taanduma. Raseda naise vere hulk on suurenenud ja suureneb veelgi kuni lapse sünnini. Naise kehakaal hakkab tõusma.
Mehed:
Mehe toetus sel perioodil on eriti oluline, kuna esimest trimestrit peetakse riskantseks ajaks. Ligikaudu 10-20% rasedustest katkeb ja
enamasti juhtub see enne 12. nädalat. Ärevust lisab erinevate uuringute vastuste ootamise aeg. Naine vajab sageli tuge nii emotsionaalselt kui füüsiliselt. Elite kliinikus saab soovi ja vajaduse korral pöörduda psühholoogi vastuvõtule, kes nõustab, kuidas ülemäärase ärevusega toime tulla.
Uuringud:
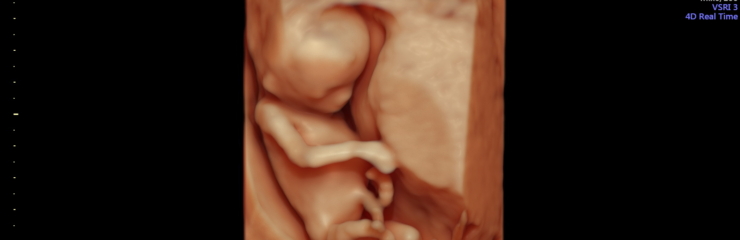
Loode:
Lootel on juuksed. Ta liigutab oma pead, käsi ja jalgu. Jalad on kätest pikemad. Kui lapsel on tumedate juuste geenid, siis hakkavad need praegu tootma tumedat pigmenti.
Laps teeb rinnaga üksikuid hingamisliigutusi. Väikeaju ja selgroog on moodustunud. Loode on 16 sentimeetri pikkune ja kaalub umbes 130 grammi.
Loote liigutused toimuvad võpatustena. Tal on nii aktiivseid kui ka passiivseid perioode. Pea veresooned on juba nähtavad. Loode saab pead pöörata. Käed ulatuvad kokku.
Naine:
Naine ei pruugi olla enam nii väsinud, ka muud sümptomid võivad leeveneda. Lapseootel naine võib märgata tumedat joont kõhu keskel, nabast allpool, mis kaob pärast lapse sündi. Emakas on greibisuurune ja algab kõhu märgatav kasv. Naise südame maht on suurenenud. Mõned naised täheldavad seda kui südame pekslemist, ent see on ohutu. Võib esineda torkivat valu kõhupiirkonnas, see on märk emakalihaste venimisest.
Mees:
Mees saab toetada partnerit nii füüsiliselt kui emotsionaalselt. Kuna naine tunneb end tavaliselt sel ajal hästi, võiks see olla sobiv aeg, et planeerida ühist koosveedetud aega.
Seksuaalsel teel levivate infektsioonide avastamisel on vajalik raseda ja tema partneri ravi ning ravijärgne korduv kontroll.
Uuringud:
Vererõhu mõõtmine
Kehakaalu jälgimine ja kehamassiindeksi hindamine Uriinianalüüs Pööratakse tähelepanu paastuveresuhkru väärtusele ja hinnatakse gestatsioonidiabeedi riskitegureid.
Loode:
Loode kaalub nüüd oma platsentast rohkem. Loode kuuleb hääli ja haigutab. Moodustunud on rasunäärmed, millest eritunud rasu katab loote kaitsva lootevõidega.
Liigutused on koordineeritumad ja alluvad rohkem tahtele. Loode sirutab ja haarab. Igemed püsihammaste jaoks on moodustunud. Laps on võimeline tundma erinevaid maitseid. 20. nädalal on loode 25 sentimeetri pikkune ja kaalub 400 grammi.
Naine:
Esimese lapse ootuse ajal võib rase naine tunda loote liigutusi u 18.
nädalal, kuid selleks võib ka kuluda veel mõni nädal. Harjutusi tehes hingeldad ja higistad kergemini ning võid märgatavalt kaalus juurde võtta. See on tingitud muutustest ainevahetuses ja kilpnäärme aktiviseerunud talitlusest. Naba võib “välja punnitada”.
Mees:
Võimalusel koos osalemine loote anatoomia uurimise ultraheliuuringul, et olla kursis loote arenguga ja valmistuda isarolliks. Naine vajab sel ajal kedagi, kellega jagada nii rõõme kui muresid ja võimalikke hirme.
Mees saab naist toetada, hoidudes ka ise kahjulikest harjumustest ja pöörates tähelepanu tervislikule toitumisele ja liikumisele. Kodust toidulauda planeerides peaks meeles pidama, et lapseootel naine ei tohi süüa toorest liha ja kala, tooreid mune, pesemata köögi- ja puuvilju.
Listerioosi nakatumise vältimiseks mitte tarbida pastöriseerimata piima ja sellest tehtud piimatooteid.
Uuringud:
Arsti või ämmaemanda külastusel toimub naise kaalumine ja kaaluiive hindamine, jälgitakse tursete esinemist ja mõõdetakse vererõhku.
Üheks olulisemaks uuringuks raseduse ajal on looteanatoomia ultraheli (19.-21. nädalal).
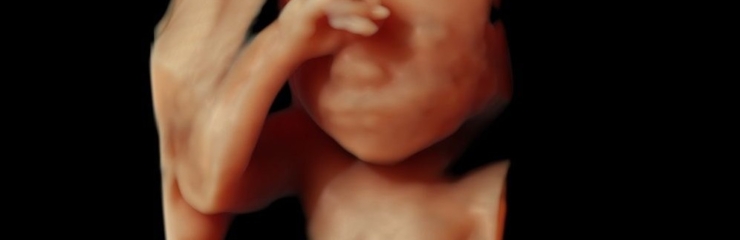
Loode:
Loode kaalub umbes 450 grammi ja liigub aktiivselt. Tal on juba kulmud ja ripsmed. Loode on tõenäoliselt kõige aktiivsem siis, kui naine puhkab. Kasvavad esimesed tõelised juuksed.
Kaelalülid on selgelt nähtavad. 23. nädalal kaalub loode umbes 550 grammi. 23. nädalast on hea visualiseerida 4D ultraheliuuringu käigus loote näojooni.
24. nädalal on loode umbes 30 sentimeetri pikkune ja kaalub umbes 650 grammi.
Naine:
Võivad tekkida kõrvetised, mõned naised märkavad igemete paistetust.
Umbes sel ajal võivad avalduda emaka ebaregulaarsed kokkutõmbed.
Emakapõhi on tõusnud ja kõht kasvab jõudsalt. Loode reageerib erinevatele meeleoludele ja võib sündides ära tunda need laulud, mida naine raseduse ajal laulis. Loote liigutused tugevnevad.
Mees:
Mees saab aidata jälgida, kui naisel esineb peavalu, nägemishäireid, tugevat valu roidekaare all, korduvat oksendamist raseduse II või III trimestril ja käte ja näo tursete tekkimist ja vajadusel olla valmis pöörduma naisega tervishoiuteenuse osutaja poole.
Uuringud/tegevused:
- Emakapõhja kõrguse mõõtmine
- Loote südamelöökide kuulamine
- Soovi korral 4D ultraheliuuring (24.–32. nädal)
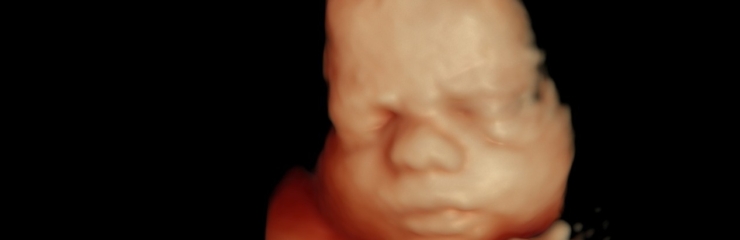
Loode:
Loote luud hakkavad tugevnema. Kopsudes moodustub aine, mis hingama hakkamisel aitab kopsudel avaneda. Loode teeb regulaarseid hingamisliigutusi. Loote nahk muutub vähem läbipaistvaks. Loote silmad reageerivad valgusele. Loote nahk on kortsuline ja tumepunane. Loote lõug muutub ümaramaks ning jalalaba suurus on umbes 2 sentimeetrit.
Loote kaal on umbes 1 kilogramm ja ta on 35 sentimeetri pikkune. See on parim aeg 4D ultraheliuuringu käigus loote näo vaatamiseks.
Naine:
Tavapärasest sagedamini võivad tekkida jalakrambid. Urineerimise vajadus sageneb. Rindadest võib pisut immitseda ternespiima ehk kolostrumit.
Mees:
See on aeg, mil võiks hakata tasapisi mõtlema sünnituse peale ja uurida, keda sooviks naine sünnitusele tugiisikuks. Sel ajal on võimalik koos käia ka 4D ultraheliuuringul, mis annab infot lapse tervise ja arengu kohta ning võimaldab tulevastel lapsevanematel jälgida reaalajas oma lapse tegevust, tekitades elevust ja pakkudes positiivseid emotsioone.
Uuringud:
- Vajadusel glükoositaluvuse test (24.-28. nädalal)
- Uriini- ja vereanalüüsid
- Naise kaalumine, kaaluiive hindamine
- Vererõhu ja emakapõhja kõrguse mõõtmine
- Tursete esinemise jälgimine
- Soovi korral 4D ultraheliuuring
Loode:
Loode liigutab ja sirutab. Samuti oskab loode urineerida ning joob umbes
0,5 liitrit lootevedelikku päevas, mis väljub uriinina. Ta kaalub umbes
1,3 kilogrammi ja on 37 sentimeetri pikkune. Liigutades rindkeret harjutab loode hingamist. Loote kopsud on välja arenenud. 31. nädalal kaalub loode umbes 1,6 kilogrammi ja on 39 sentimeetri pikkune. Enamuse ajast ta magab. 32. nädalal on loode umbes 40 sentimeetrit pikk ning kaalub umbes 1,8 kilogrammi. Platsenta kaalub umbes 380 grammi.
Naine:
Loode surub naise soolestikule. Naine võib tunda emaka kokkutõmbeid.
Raske kõht võib naist vaevata ja trepist üles minnes ei jätku enam õhku.
Kehas on toimunud erinevad füsioloogilised muutused. Lapseootel töötav naine saab soovi korral jääda emapuhkusele 70 päeva enne lapse eeldatavat sünnitähtaega.
Mees:
Sellel perioodil vajab naine suurema tõenäosusega oma partneri tuge ja abi. Kätte on jõudnud ka aeg, mil ühiselt külastada perekooli. Elite kliinikus viib kogenud ämmaemand läbi individuaalset perekooli, kus on mugav tegeleda just nende teemadega, mis on hetkel paari jaoks aktuaalsed ja huvipakkuvad.
Uuringud:
Ultraheli ja erinevate analüüside vajalikkust hindab arst.
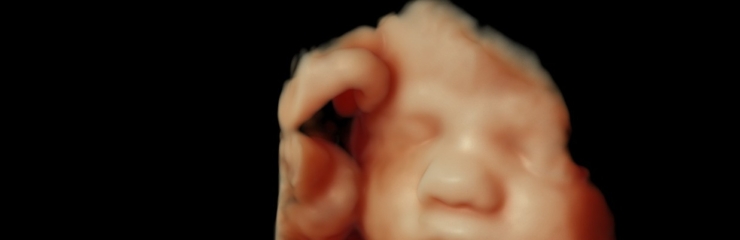
Loode:
Loode võib olla võtnud sisse pea alaspidi asendi. Süda lööb umbes
120-160 lööki minutis. Loode võib aeg-ajalt luksuda. Loote nahk on nüüd roosa. Loode eristab valgust ja pimedust ning kaalub umbes 2,2 kilogrammi. 35. nädalal kaalub loode umbes 2,5 kilogrammi. 36. nädalal on loode täiesti välja arenenud. Ta on umbes 45 sentimeetri pikkune. Pea läbimõõt on umbes 9 sentimeetrit.
Naine:
Nüüd võib naine aeg-ajalt tunnetada loote jalga või teisi kehaosasid.
Mõnedel rasedatel esinevad seljavalud. Liigesed, lihased ja sidemed muutuvad lõdvemaks.
Sageli jääb lapseootel naine emapuhkusele 30 päeva enne lapse eeldatavat sünnitähtaega. Normaalse raseduse korral lubatakse rasedaid lennureisile enamike lennufirmade poolt kuni 36. rasedusnädalani. Vajalik võib olla raseduse suurust ja sünnitustähtaega sisaldava dokumendi olemasolu. Pikkade reiside ajal suureneb venoosse trombemboolia risk, mistõttu on vajalik liikumine lennu ajal, tugisukad ja piisav vedeliku tarbimine.
Sel perioodil soovitatakse võtta osa perekooli loengutest. Elite kliinikus on soovijatele ka ämmaemanda individuaalne nõustamine, kus käsitletakse sünnituseks ettevalmistust ja vastsündinu eest hoolitsemist.
Mees:
Mees peab arvestama, et teatud juhtudel peab olema valmis enneaegseks sünnituseks või näiteks selliseks protseduuriks nagu loote väline pööramine (kui loode on tuharseisus). Naine vajab sel ajal mehe tuge ja abi. Kätte on jõudnud aeg valmistuda sünnituseks ja planeerida beebi saabumiseks vajalikud abivahendid.
Uuringud:
Loote eesasuva osa määramine (tuharseis) Ultraheliuuringu vajadust hindab arst, ultraheliuuring võimaldab hinnata loote oletavat kaalu, lootevee hulka, platsenta asukohta ja loote seisu, hoiakut, asetsust ja eesasuvat osa, visualiseerida loote strukturaalseid anomaaliad.
Uriinianalüüs
Vajadusel vereanalüüsid
Loote liigutuste jälgimine ja loote südamelöökide kuulatlemine Vajadusel kardiotokograafia
Loode:
Loote soolestik on täidetud esmasroojaga ehk mekooniumiga. 37. nädalal kaalub loode umbes 2,8 kilogrammi ja lootevett on umbes 1 liiter. 38. nädalast suureneb loote kaal kuni 30 grammi päevas. Lootevedelik uueneb iga 3 tunni järel. Loote nahk on roosa. Loode võtab nädalaga kaalus juurde 200-250 grammi. 40. nädalal on loote kaal on umbes 3-3,5 kilogrammi, pikkus umbes 50-53 sentimeetrit.
Naine:
Naise rasedust jälgiv ämmaemand või arst oskab öelda, kas lapse pea on vajunud vaagnapõhja. Sellel perioodil käib lapseootel naine arsti või ämmaemanda vastuvõtul iga kahe nädala järel. Naine võib tunda loote pead vaagnapõhja vastas ja täheldada, et ta liigutab vähem. Lapseootel naise emakakael muutub pehmeks ja naine võib tunda ennast väga raskelt, raskusi võib olla ka magamisasendi leidmisega. Sünnitus läheneb. Loote pea pressib pehmenenud emakakaela vastu ja naine on füsioloogiliselt sünnituseks valmis.
Mees:
Sel perioodil peab olema valmis, et naisel võib igal hetkel alata sünnitustegevus. On aeg kokku leppida, kas eelistatakse peresünnitust.
Eestis on võimalik kasutada isapuhkust, kätte on jõudnud õige aeg soovi korral see planeerida.
Uuringud:
- Uriinianalüüs
- Vajadusel vereanalüüsid
- Ultraheliuuring alates 36. nädalast
- Vajadusel kardiotokograafia ehk KTG
